東京で不眠症外来がおすすめのクリニック9院を紹介【2026年最新】

眠れない夜が続いて、つらい思いをしていませんか。
東京都内には、新宿・渋谷・池袋・品川など主要駅から徒歩圏内で通える不眠症外来が数多くあります。
初診費用の目安は保険適用で約1,500円〜3,000円程度、睡眠薬の処方がある場合でも1回あたり3,000円〜5,000円ほどが相場です。
どのクリニックを選べばよいか迷っている方でも、この記事を読めば自分に合った病院を見つけるポイントがしっかりわかります。
DMMオンラインクリニックはオンライン診療のプラットフォームサービスです。診療は提携先医療機関である、医療法人社団DMHが行っています。
※当日配送に関して、東京都23区、大阪市24区内において8:00~20:00で対応しています。
※エリアごとに当日便の利用金額が異なります。
※デジタルクリニックは24時間相談対応、診察は予約日時に実施。
- 不眠症の種類・原因・診断基準・治療法まで網羅した基礎知識
- クリニック選びで後悔しないための5つのチェックポイント
- 受診者80名のアンケートによる満足度・睡眠改善実感のリアルデータ
- 東京都内9院の不眠症外来クリニックの特徴・費用・アクセス詳細
- 料金・専門医の有無・診療時間・オンライン対応を一覧で比較できる9院の比較表
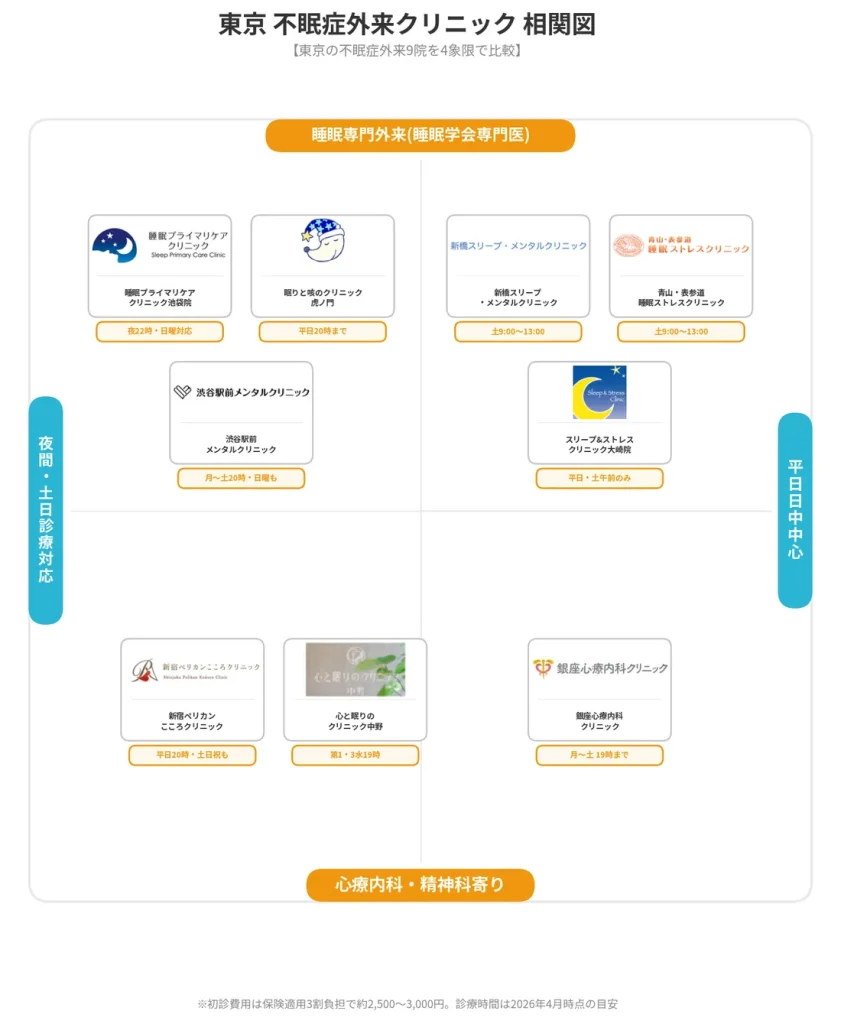
東京で不眠症外来がおすすめのクリニック一覧
以下の表で9院の主要情報を一覧比較します。
| クリニック名 | 最寄り駅・アクセス | 初診費用(3割負担) | 再診費用(3割負担) | 診療時間の特徴 | 睡眠専門医 | 主な対応睡眠疾患 | PSG・睡眠検査 | オンライン診療 | 予約方法 |
|---|---|---|---|---|---|---|---|---|---|
| 新橋スリープ・メンタルクリニック | JR新橋駅 烏森口 徒歩3分 | 約2,500円 | 約1,400円 | 月〜土(土9:00〜13:00) | 日本睡眠学会認定医 | 不眠症・SAS・ナルコレプシー・むずむず脚 | あり(東京慈恵会医大と連携) | なし | 電話(当日可の場合あり) |
| 青山・表参道睡眠ストレスクリニック | 表参道駅B3出口直結 | 約2,500円 | 約1,400円 | 月〜土(曜日により異なる) | 日本睡眠学会総合専門医(2名) | 不眠症・過眠症・SAS・睡眠リズム障害・むずむず脚 | あり(在宅簡易約3,000円〜) | 再診対応 | 電話のみ(初診) |
| スリープ&ストレスクリニック大崎院 | JR大崎駅直結 | 相談時に確認 | 相談時に確認 | 平日(詳細は公式要確認) | 睡眠医学専門医(林田先生) | 不眠症・SAS・過眠症・睡眠障害全般 | 連携医療施設にて対応 | 要確認 | Web・電話(24時間Web可) |
| 眠りと咳のクリニック虎ノ門 | 虎ノ門駅9番出口 徒歩30秒 | 相談時に確認 | 相談時に確認 | 月火木金 10:00〜20:00(受付19:30) | 日本睡眠学会総合専門医・指導医 + 日本呼吸器学会専門医 | 不眠症・SAS・過眠症・むずむず脚 | あり(公式に記載) | 再診対応 | WEB・電話・LINE |
| 睡眠プライマリケアクリニック池袋院 | 池袋駅C9出口 徒歩4分 | 約2,500円〜 | 約1,600円〜 | 平日・土曜 夜22時まで、日曜16:00〜20:00 | スタンフォード大学客員研究員・東京医科大学兼任准教授 | 不眠症・過眠症・睡眠リズム障害・むずむず脚・起立性調節障害 | なし(専門検査は要紹介) | 一部対応 | Web(当日可) |
| 心と眠りのクリニック中野 | 中野駅南口 徒歩1分 | 相談時に確認 | 相談時に確認 | 月火木金 9:30〜18:00、第1・3水〜19:00、第2・4土〜17:00 | 日本精神神経学会専門医・指導医、日本老年精神医学会専門医 | 不眠症・睡眠障害・うつ・不安症・認知症に伴う睡眠問題 | あり(PSG検査対応) | 要確認 | 24時間Web・電話(当日可) |
| 新宿ペリカンこころクリニック | 新宿三丁目駅C5・C8出口直結 | 約2,500円 | 約2,000円 | 月〜金 20:00まで、土日 18:00まで(祝日も診療) | 精神科専門医 | 不眠症・うつ・適応障害・発達障害 | なし | 対応(curon・再診) | 24時間Web・当日可 |
| 銀座心療内科クリニック | 銀座駅A3出口 徒歩2分 | 約3,000円 | 約1,500円 | 月〜土 10:00〜19:00(日休) | 東京大学医学部卒 | 不眠症・うつ・双極性障害・PTSD・パニック障害 | なし(血液検査対応) | 要確認 | Web・LINE(再診) |
| 渋谷駅前メンタルクリニック | 渋谷駅スクランブル交差点 徒歩3分 | 約2,500円 | 約2,000円 | 月〜土 20:00まで、日曜 18:00まで(祝日休) | 日本睡眠学会総合専門医・指導医(林副院長) | 不眠症・過眠症・うつ・不安障害・双極性障害 | あり(林副院長対応) | 再診対応 | WEB・LINE・当日可 |

新橋スリープ・メンタルクリニック
新橋スリープ・メンタルクリニックは、東京都港区新橋に位置する睡眠障害と精神神経科を専門とするクリニックです。
院長は東京慈恵会医科大学出身の睡眠専門医で、日本睡眠学会認定医・日本精神神経学会専門医・精神保健指定医の資格を有しています。
不眠症の認知行動療法を専門的に研究し、2010年に不眠症治療の研究で博士号を取得したという確かな専門的背景を持つ医師が診察にあたります。
診療の特徴は、睡眠障害と精神科の両面からアプローチできる点です。
不眠症・ナルコレプシー・特発性過眠症・むずむず脚症候群・睡眠時無呼吸症候群(スマートウォッチを使用した簡易診断)など、睡眠に関する多様な疾患に対応しています。
院内での対応が難しい精密検査(日中睡眠ポリグラフ検査・MSLT・頭部MRIなど)が必要な場合は、院長が非常勤として継続勤務している東京慈恵会医科大学附属病院に連携・紹介してもらえます。
大学病院レベルの検査体制を持ちつつ、クリニックの通いやすさも兼ね備えている点が大きな強みです。
待合室はホワイトで統一されており、清潔感があります。
完全予約制のため、ほとんど待ち時間なく診察室に通してもらえることが多く、プライバシーへの配慮もなされています。
初診の方でも落ち着いて受診できる雰囲気が整っています。
保険診療(3割負担)の場合、初診の診察料は約2,500円、再診は約1,400円が目安です。
平日18時以降・土曜12時以降に受診する場合は夜間加算として約150円が追加されます。
院外処方箋のため薬局での調剤費が別途かかります。
不眠症・うつ病・不安障害など精神疾患には自立支援医療制度(公費負担)が利用できるケースがあります。
定期的な通院が想定される場合は初診時に医師に確認するとよいでしょう。
20歳未満の方は診療報酬の加算により通常より高くなる場合があります。
初診は完全予約制で、診療時間内に電話での予約が必要です。
当日予約が可能な場合もあるため、まず電話で確認してみるとよいでしょう。
通院を続けてきた結果、症状がかなり改善してきました。睡眠を専門に診てくれる先生なので、不眠で悩んでいる方にはとてもおすすめできます。
他のクリニックでは解決しなかった悩みも、ここでは的確に対処してもらえました。
先生が話をじっくり聞いてくれる姿勢が印象的でした。
受付スタッフの対応も丁寧で、待合室はホワイトで統一されていて清潔感があります。
予約制なので待ち時間もほとんどなく、ストレスなく通えています。
初めてメンタルクリニックを受診したので緊張していましたが、受付の方が柔らかい雰囲気で迎えてくれました。
先生の診察は落ち着いたテンポで進み、日常生活に関する質問が中心なので話しやすかったです。
先生が話をじっくり聞いてくれる姿勢が印象的でした。
受付スタッフの対応も丁寧で、待合室はホワイトで統一されていて清潔感があります。
予約制なので待ち時間もほとんどなく、ストレスなく通えています。

青山・表参道睡眠ストレスクリニック
青山・表参道睡眠ストレスクリニックは、東京都港区南青山に位置する睡眠障害専門クリニックです。
2017年6月に開院し、日本睡眠学会専門医(総合専門医)・評議員、日本精神神経学会精神科専門医・指導医、日本臨床神経生理学会脳波専門医の資格を持つ院長・中村真樹先生が診察を担当します。
院内には中村先生に加え、濵田明日香先生(日本睡眠学会総合専門医)も在籍しており、2名の睡眠学会認定専門医による診療体制が整っています。
診療の最大の特徴は、睡眠障害全般と精神科疾患の両方をひとつのクリニックで対応できる点です。
不眠症・過眠症・睡眠リズム障害・睡眠時無呼吸症候群・むずむず脚症候群・レム睡眠行動障害など、国際分類では約90種類ある睡眠障害に対応しています。
睡眠障害に伴うストレス性疾患・不安・抑うつ症状・パニック症状にも対応しており、不眠の背景にある精神疾患と睡眠障害を同時に管理できます。
睡眠薬が睡眠時無呼吸症候群に悪影響を及ぼすケースなど、複数の疾患を別々の病院で診てもらうと薬の調整が難しくなる場面でも、このクリニックなら一括して管理してもらえます。
治療方針は必要最小限の薬物療法と睡眠衛生指導の組み合わせを基本としています。
薬の種類・特徴・副作用・効果が出なかった場合の対処法まで丁寧に説明してくれるため、薬に不安を抱えている方でも安心して通院できます。
定期的に睡眠質問紙票による評価を行い、症状の変化を継続的にモニタリングしています。
在宅簡易PSG検査(受診当日に機器を受け取り、翌日には結果がわかる)や在宅終夜PSG精密検査にも対応しており、入院なしで詳細な睡眠データを取得できます。
より精密な検査が必要な場合は、連携先の睡眠総合ケアクリニック代々木への紹介も可能です。
院内は南欧の田舎町をイメージした内装で、都会の緊張をほぐすような落ち着いた空間が意識されています。
受診年齢は16歳以上を対象としています。
保険診療(3割負担)の場合、初診の診察料は約2,500円、再診は約1,400円が目安です。
在宅簡易PSG検査は診察料に加え約3,000円、在宅終夜PSG精密検査は約15,000円が別途かかります。
クレジットカード払いに対応しており、院外処方箋のため薬局での調剤費は別途必要です。
診断書・情報提供書の作成は申し込みから1週間程度が必要です。
初診予約は電話のみの受け付けで、土曜日は再診のみです。
再診はオンライン診療にも対応しているため、通院が難しい場合は活用するとよいでしょう。
予約外診察は不可のため、必ず事前に電話で予約してから来院してください。
睡眠時無呼吸症候群とうつ病を同時に抱えていたため、それぞれ別の病院に通うと薬の調整が複雑になって困っていました。
このクリニックでは睡眠障害と精神疾患の両方を一緒に診てもらえるため、薬の管理が非常にしやすくなりました。
睡眠と精神の両面をカバーできる専門クリニックとして、非常に頼りになります。
表参道駅を出てすぐのビルにあり、雨の日でも傘いらずで来院できました。
院長先生は問診をじっくり行ったうえで、薬を処方する際にその理由や副作用、もし効果がなかった場合の次の対処法まで丁寧に説明してくれました。
薬をなるべく少なくしたい方針が感じられ、安心して治療を続けられています。
院内は南欧風の落ち着いた雰囲気で、受診前の緊張がほぐれました。
定期的に質問票で症状を確認してもらえるため、治療の経過がわかりやすいです。
睡眠日誌の書き方なども指導してもらい、自分の睡眠パターンを客観的に把握できるようになりました。

スリープ&ストレスクリニック大崎院
スリープ&ストレスクリニック大崎院は、JR大崎駅に直結するThinkPark Tower 3Fに位置する睡眠障害とストレス関連疾患の専門クリニックです。
2007年11月の開設以来、睡眠とストレスという密接に関連する2つの領域を一体的に診療することを理念に掲げています。
院長の林田健一先生は東京慈恵会医科大学で精神医学と睡眠学を専攻し、睡眠時無呼吸症候群・不眠症・ナルコレプシー・時差ぼけなどの臨床研究に長年取り組んできた睡眠専門医です。
日本睡眠学会評議員・認定医の資格を持ち、睡眠に関する著書も2冊出版しています。
在籍する原田大輔先生は日本睡眠学会指導医・総合専門医の資格を有しており、2名の高い専門性が揃ったクリニックです。
診療の特徴は、睡眠障害全般(不眠症・睡眠時無呼吸症候群・過眠症・概日リズム睡眠障害・睡眠関連運動障害・睡眠時随伴症)と、睡眠との関係が深いストレス関連疾患(うつ病・適応障害・不安障害・パニック障害・心身症など)を同一クリニックで診療できる点です。
これまで不眠症はメンタルクリニック、睡眠時無呼吸症候群のCPAP管理は内科や専門クリニックと分散して受診しなければならなかった患者が、このクリニックひとつで総合的なケアを受けられます。
睡眠時無呼吸症候群のスクリーニングは院内の携帯型装置で対応しており、終夜睡眠ポリグラフ検査(PSG)や反復睡眠潜時テスト(MSLT)が必要な場合は連携先の睡眠総合ケアクリニック代々木(渋谷区)にて実施します。
院長自らが連携先の外来も担当しているため、紹介後も診療の連続性が確保されます。
企業向けのメンタルヘルス相談(自費、費用は内容により相談)にも対応しており、産業保健の場面でも活用できます。
アクセスはJR大崎駅新西口から専用ペデストリアンデッキを通って徒歩2分です。
雨の日でも濡れずに来院でき、ThinkPark Towerの清潔なビル内にあります。
診療予約は24時間対応のWebシステムでも受け付けており、平日は月曜を除く毎日、午前と午後の2部制で診療しています。
不眠症・睡眠時無呼吸症候群・過眠症などの睡眠障害と、うつ病・適応障害などのストレス関連疾患はいずれも健康保険適用です。
3割負担の場合の初診の目安は約1,500円〜3,000円程度で、検査内容・処方の有無により変動します。
具体的な費用は受診前にクリニックへ直接確認することをおすすめします。
メンタルヘルス相談(企業向け等)は自費診療で費用は内容により異なります。
初診は完全予約制で、電話(平日15時30分まで受付)または24時間Webシステムから予約可能です。
平日13時〜14時は診療時間外のため電話が繋がりません。
土曜日は再診のみとなっています。
幼少期から悩んでいたむずむず脚症候群で受診しました。
問診で症状のレベルを丁寧に評価してもらい、現状の治療法について詳しく説明してもらえました。
完治しにくい疾患だとわかりましたが、諦めずに治療を続けようと思えるような丁寧な対応が印象に残っています。
子どもが毎日朝起きられず困って受診しました。
不眠だけでなく過眠や睡眠リズムの問題にも対応できる専門クリニックで、精密検査が必要な場合は適切な医療機関に紹介してもらえました。
睡眠とストレスを同時に診てもらえるので、心身両面での不調を一括して相談できています。
大崎駅からすぐでアクセスが良く、院内も清潔です。
受付の対応も感じがよく、予約制なのでほとんど待ちませんでした。
大崎駅直結というアクセスの良さが一番の決め手でした。
仕事終わりでも通いやすく、24時間Web予約が使えるので予約を取りやすいです。

眠りと咳のクリニック虎ノ門
眠りと咳のクリニック虎ノ門は、東京都港区虎ノ門に位置する睡眠専門外来と呼吸器内科を専門とするクリニックです。
2022年11月15日に開院し、院長・栁原万里子先生が日本睡眠学会睡眠総合専門医・指導医と日本呼吸器学会呼吸器専門医・指導医という2つの専門資格を持つ、睡眠と呼吸器の両分野に精通した女性医師が診察を担当します。
在籍医師は1名のため、受診のたびに担当医が変わる心配がなく、継続して同じ医師に診てもらえる安心感があります。
診療は睡眠外来・いびき外来・止まらない咳外来の3つに特化しています。
不眠症・過眠症・むずむず脚症候群・睡眠時無呼吸症候群・睡眠リズム障害などの睡眠障害全般に加え、慢性的な咳や呼吸器症状も診療対象です。
睡眠障害と呼吸器疾患はいびき・無呼吸など重なる部分が多く、ひとつのクリニックで両方を診てもらえる体制は都内でも貴重です。
最大の特徴は夜間診療対応です。
平日月・火・木・金曜は20時まで診療しており、受付は19時30分まで受け付けています。
仕事帰りにも立ち寄れるアクセスと時間帯が揃っており、ビジネスパーソンが多い虎ノ門エリアの特性に応じた診療体制です。
オンライン診療にも対応しているため、遠方からや通院が難しい日の再診にも対応できます。
保険診療(3割負担)を実施しており、初診の診察料は標準的な保険診療の目安として約2,500円〜3,000円程度、再診は約1,000円〜1,500円程度が目安です(検査・処方費用除く)。
詳細な費用は受診内容により異なるため、来院前に電話または公式サイトで確認するとよいでしょう。
院外処方箋のため薬局での調剤費が別途かかります。
初診の予約はWEB予約・電話予約・LINEの3つの方法で受け付けています。
睡眠外来(いびき・無呼吸以外)の初診はWEB予約フォームから申し込み可能です。
未成年の受診は電話相談が必要です。
受診のたびに担当医が変わらないので、毎回同じ先生に診てもらえます。
睡眠の問題は経過を継続して診てもらうことが大切なので、担当医が固定されているこのクリニックは安心して通い続けられます。
先生・受付スタッフとも話しやすい雰囲気で、初診でも緊張せずに相談できました。
仕事終わりの20時まで診療しているのが本当に助かります。
虎ノ門駅から徒歩30秒という立地も素晴らしく、残業が長引いた日でも気兼ねなく受診できます。
睡眠の専門医に夜間に相談できるクリニックは少ないので、ビジネスパーソンには特におすすめです。
不眠症といびきの両方を同時に診てもらえました。
別々の病院に行く手間がなく、睡眠に関する問題をまとめて相談できる点が他院にはない強みです。
院長先生が呼吸器と睡眠の両方の専門家なので、いびきと不眠の関係について詳しく説明してもらえました。

睡眠プライマリケアクリニック池袋院
睡眠プライマリケアクリニック池袋院は、東京都豊島区池袋に位置する睡眠障害専門クリニックです。
院長の志村哲祥先生は東京医科大学精神医学分野兼任准教授・スタンフォード大学精神科行動科学教室客員研究員を務めた睡眠研究の第一人者です。
精神保健指定医の資格も持ち、研究と臨床の両面で睡眠医療をリードしてきた専門性が特徴です。
年間延べ15,000名以上が受診する池袋院は、都内でも有数の受診実績を持つ睡眠専門クリニックです。
診療の特徴は、10万人以上の患者データをもとに開発された独自の問診票を活用している点です。
初診時に睡眠習慣・睡眠リズム・日中の活動状況を詳細に分析した個別レポートを発行し、そのデータをもとに医師が診察にあたります。
睡眠衛生指導(生活習慣・リズム改善の行動療法を含む通院精神療法)が保険診療の範囲内で受けられる体制が整っており、薬物療法に頼りすぎない治療が可能です。
対応疾患は不眠症・過眠症(ナルコレプシー・特発性過眠症)・睡眠リズム障害・むずむず脚症候群・起立性調節障害など幅広い睡眠の悩みを網羅しています。
心療内科や精神科にすでに通院していて睡眠薬を処方されている場合は、原則として紹介状(診療情報提供書)が必要です。
英語での診察にも対応可能な医師が在籍しており(木曜日担当・須賀医師)、外国語話者にも対応できます。
診療時間は平日・土曜の夜22時まで、日曜日も16〜20時に受診可能です。
完全予約制ですが当日予約にも対応しており、仕事帰りや休日にも通いやすい体制が整っています。
支払いは現金のみです。秋葉原院との転院も可能なため、引越しや勤務先の変更があっても継続通院できます。
保険診療(3割負担)の場合、初診は約2,500円〜、再診は約1,600円〜が目安です。
睡眠衛生指導・心理社会的要因の調査・行動療法(通院精神療法)が診察費用に含まれます。
処方がある場合は処方箋料として約200円が追加されます。
自立支援医療制度(自己負担1割)の利用も可能なため、長期通院が見込まれる場合は初診時に相談するとよいでしょう。
初診のときに自分の睡眠状態のレポートを見せてもらえてとても参考になりました。
データをもとに先生が丁寧に説明してくれるので、自分の睡眠の問題がどこにあるのかがよくわかりました。
薬に頼らない指導もあり、根本的な改善を目指せる点が気に入っています。
夜22時まで診療しているので、残業が続いていても通院できます。
完全予約制で待合室に人が少なく、プライバシーが守られた雰囲気が安心感につながっています。
池袋駅から近く、仕事帰りにそのまま寄れる立地が継続通院に役立っています。
睡眠の悩みだけに特化したクリニックなので、先生の専門知識が豊富で説明が非常にわかりやすいです。
他のメンタルクリニックで対応してもらえなかった睡眠リズムの乱れについても、ここでは専門的に診てもらえました。
日曜日も受診できるので、平日に時間が取れない方にも向いています。

心と眠りのクリニック中野
心と眠りのクリニック中野は、東京都中野区に位置する精神科・心療内科・老年精神科を専門とするクリニックです。
JR中野駅南口改札から徒歩1分という圧倒的な立地の便利さが特徴で、中野区在住・勤務の方が仕事帰りや通勤ついでに受診しやすい環境が整っています。
院長の河野敬明先生は、大学病院・総合病院・精神科病院・クリニックなどで精神疾患・睡眠障害・認知症に関する幅広い診療経験を持つ医師です。
日本精神神経学会専門医・指導医、精神保健指定医、日本老年精神医学会専門医、日本医師会認定産業医、医学博士という多数の資格を保有しており、メンタルヘルスから睡眠障害まで幅広い症状に対応できます。
行政機関・福祉施設との連携実績や産業医としての企業支援経験も豊富で、社会復帰・職場復帰のサポートにも力を入れています。
診療の特徴は、過剰投薬を避けた治療方針です。
必要な場合に薬物療法を提案しつつ、カウンセリング・心理社会的アプローチも並行して活用する姿勢が貫かれています。
不眠症・睡眠障害に対してはPSG(睡眠ポリグラフ)検査にも対応しており、睡眠の質を客観的なデータで評価したうえで治療を進めることができます。
老年精神科も標榜しており、高齢者の不眠・認知症に伴う睡眠障害にも対応可能です。
診療フローの利便性にも力を入れており、24時間Web予約・当日予約に加えて電子問診システムを採用しています。
来院前にスマートフォンやPCから問診票に回答できるため、初診時の待ち時間が短縮されます。
院内は清潔で落ち着いた雰囲気で、入口が大通りに面していないため、精神科・心療内科への受診をためらっている方でも入りやすい環境です。
保険診療(3割負担)を実施しており、初診の診察料は標準的な保険診療の目安として約2,500円〜3,000円、再診は約1,000円〜1,500円程度が目安です(検査・処方費用除く)。
PSG検査を行う場合は別途費用が発生します。
詳細な費用は受診内容により異なるため、来院前に電話で確認するとよいでしょう。
初診予約は24時間対応のWeb予約または電話(03-6382-8520)で受け付けています。
当日予約も可能です。
アカウント登録なしでも予約できるシステムのため、初めての方でも手間なく手続きが完了します。
知人の紹介で受診を決めました。
先生も受付スタッフも対応がとても丁寧で、明るく清潔な院内で安心して診察を受けられました。
入口が大通りに面していないので、初めて精神科を受診する方でも入りやすい雰囲気だと思います。
24時間Web予約で当日でも予約が取れたのは助かりました。
電子問診で事前に症状を入力できるので、診察室でうまく伝えられるか心配していた方でも安心です。
院長先生は話をしっかり聞いてくれて、生活習慣への具体的なアドバイスもいただけました。
睡眠と精神面の両方を見てもらいたかったので、心と眠りというクリニック名が受診の決め手になりました。
薬を必要最小限にしたい方針だと説明を受け、安心して通院を続けられています。
不眠の背景にある不安感についても丁寧にカウンセリングしてもらえます。

新宿ペリカンこころクリニック
新宿ペリカンこころクリニックは、東京都新宿区に位置する心療内科・精神科クリニックです。
東京メトロ新宿三丁目駅C5・C8出口から徒歩0分(直結)、JR新宿駅東口から徒歩3分という抜群のアクセスに加え、初診当日受診・診断書当日発行・土日祝診療・夜間診療(平日20時まで)という充実した受診体制が特徴です。
2019年7月に開院して以来、新宿エリアで働く方・通学する方を中心に幅広い患者に利用されています。
不眠症に対してはゾルピデム・エチゾラム・フルニトラゼパムなどの睡眠薬処方に対応しており、公式サイトにも処方可能な薬剤名が明記されています。
睡眠障害全般(入眠困難・中途覚醒・昼夜逆転など)のほか、うつ病・適応障害・発達障害・パニック障害など幅広い精神科疾患に対応しています。
医師が15〜20分かけて丁寧に問診を行う初診スタイルで、初めてメンタルクリニックを受診する方でも安心して相談できます。
待合室はプライバシーに配慮した設計で、カウンターには仕切りが設けられ半個室のような席も用意されています。
女医も在籍しており、女性患者が相談しやすい環境を整えています。
オンライン診療にも対応しており(curonアプリ使用、再診から利用可、別途システム料が発生)、通院が難しい日の再診も自宅から受診できます。
セカンドオピニオン受診・提供にも対応しています。
保険診療(3割負担)を実施しており、費用は症状・検査内容によって異なりますが、標準的な心療内科の初診料として約2,500円〜3,000円、再診は約1,000円〜1,500円程度が目安です。
院外処方箋のため薬局での調剤費が別途必要です。
診断書は初診当日に発行可能ですが、発行費用(保険外・数千円程度)が別途かかります。
当日予約・当日受診が可能で、WEB予約は24時間対応です。
スマートフォンから簡単に予約でき、当日〜翌日に来院される初診患者が多いとのことです。
最終受付は平日19時45分、土日17時45分です。
傷病手当金の申請サポートにも対応しています。
仕事のストレスで眠れない日が続き受診しました。
先生がとても穏やかで、焦らず話を聞いてくれるので安心して相談できました。
睡眠だけでなくメンタル面のケアも含めてアドバイスをもらえたので、少しずつ生活リズムが整ってきています。
新宿駅から近く、通いやすさで選びました。
院内は落ち着いた雰囲気で清潔感があり、人目を気にせず通える点が良かったです。
予約制なので待ち時間もほとんどなく、忙しい中でも無理なく通院できています。
初めて心療内科を受診したので不安でしたが、受付の方が丁寧に対応してくれて安心しました。
診察では薬の説明だけでなく、副作用や今後の方針についてもわかりやすく説明してもらえました。
無理に薬を増やさない方針のようで、自分に合ったペースで治療できていると感じています。

銀座心療内科クリニック
銀座心療内科クリニックは、東京都中央区銀座に位置する心療内科・精神科クリニックです。
GINZA SIX隣接のビル3階にあり、銀座駅A3出口から徒歩2分のアクセスで、銀座・新橋・有楽町エリアで働くビジネスパーソンが通院しやすい立地に位置しています。
院長の平良成輝先生は東京大学医学部卒業の医師で、内科医から心療内科医に転科し、難治性うつ患者の回復・復職支援に豊富な実績を持ちます。
診療の特徴は、薬物療法・カウンセリング・TMS治療(経頭蓋磁気刺激療法)という3つのアプローチを用意している点です。
TMS治療は米国FDA認可の最新装置を導入しており、初診時から受けることができます。
薬に頼りたくない方にも選択肢があり、患者の希望と症状に合わせた治療方針を立てる姿勢が口コミで高く評価されています。
高価なTMS治療を必要以上に勧めず、薬物療法のほうが効果的と判断した場合は率直に提案してくれる誠実なスタンスが患者から信頼されています。
不眠症・睡眠障害は公式サイトに専用ページが設けられており、入眠困難・中途覚醒・昼夜逆転など幅広い睡眠の問題に対応しています。
不眠に伴う抑うつや不安が混在している場合も、心療内科としての視点から総合的にサポートできます。
うつ症状に関係する血液検査(フェリチン・鉄・甲状腺ホルモン等)も院内で行えるため、不眠の背景にある栄養・ホルモンの問題も調べたい方にも対応できます。
保険診療(3割負担)の費用は初診3,000円前後、再診1,500円前後です。
血液検査を追加した場合は1,000〜3,500円程度が別途かかります。
TMS治療・カウンセリングは自由診療のため保険外料金が発生します。
診断書(当院書式)は3,300円、傷病手当金意見書は300円(3割)です。
支払いは現金・クレジットカード・電子マネー・QRコード決済に対応しています。
継続通院が必要な場合は自立支援医療制度(1割負担)を利用できます。
薬による治療に抵抗があることを話したところ、薬の特徴・効果・副作用を丁寧に説明してくれたおかげで納得して投薬を始められました。
患者の意思をきちんと尊重したうえで治療方針を一緒に考えてくれる姿勢がとても安心感につながりました。
予約から受診までとてもスムーズでした。銀座駅からすぐの立地で、予約制のため待ち時間もほとんどありませんでした。
先生は穏やかで真剣に話を聞いてくれ、診断書もその日のうちに受け取れて、急いでいた手続きに間に合いました。
TMS治療を希望していましたが、先生から症状には薬物療法のほうが合いそうだとアドバイスをもらいました。
高価な治療を無理に勧めるのではなく、自分に合った治療を提案してくれる誠実さが伝わってきました。
不眠症状を含む複数の悩みについて、カウンセリング・薬物療法・TMS治療の選択肢を提示してもらい、自分のペースで治療を選べました。

渋谷駅前メンタルクリニック
渋谷駅前メンタルクリニックは、東京都渋谷区神南に位置する精神科・心療内科クリニックです。
2025年3月に開院した新しいクリニックで、JR渋谷駅スクランブル交差点から徒歩3分、COERU渋谷公園通り7階に位置しています。
複数の精神科専門医に加え、日本睡眠学会総合専門医・指導医の資格を持つ林由理子副院長が在籍しており、不眠症に特化した専門的な診察が受けられる体制が整っています。
林副院長は秋田大学医学部出身で、藤田医科大学客員准教授を務め、睡眠時無呼吸症候群・睡眠覚醒リズム障害・ナルコレプシー・不眠症など幅広い睡眠障害の臨床・研究に長年携わってきた睡眠の専門家です。
不眠症に対する認知行動療法・睡眠薬の出口戦略(薬を使わなくても眠れる状態を目指す計画)・睡眠検査まで対応しており、単なる投薬にとどまらない総合的な不眠治療が受けられます。
診療スタイルはチーム医療を重視しており、複数の精神科専門医・内科専門医・臨床心理士・カウンセラーが連携して患者に対応します。
薬物療法・漢方療法・認知行動療法・心理療法・カウンセリングを組み合わせた多角的なアプローチが特徴で、複数の女性医師も在籍しているため、女性患者が相談しやすい環境も整っています。
18歳以上を診療対象としています。
保険診療(3割負担)の場合、初診は2,500円程度、再診は2,000円程度が目安です(公式料金ページに記載)。
血液検査など追加検査がある場合は別途費用がかかります。
診断書即日発行に対応しており(患者の状態・通院状況による)、傷病手当金・自立支援医療制度のサポートも提供しています。
院外処方箋のため薬局での調剤費が別途必要です。
初診はWEB予約またはLINE予約が必要で、当日の初診予約にも対応しています。
WEB問診を事前に記入することでスムーズな診察につながります。
オンライン診療は再診から利用可能です。
不眠と動悸がつらくて受診しました。先生が親身に話を聞いてくださり、自分の状態に合った薬を丁寧に提案してもらえました。院内は清潔感があり、受付から会計までの流れもスムーズで、安心して通い続けられています。
渋谷をよく利用していたので、公式サイトを見て予約しました。受付スタッフも医師もみなさん穏やかで優しい雰囲気で、初めての精神科受診でも緊張せずに過ごせました。通院するハードルが思っていたよりずっと低かったです。
初めて精神科を受診しましたが、担当してくれた女性医師がとても穏やかで、こちらのペースに合わせながら丁寧に話を聞いてくれました。眠れない悩みについても専門的なアドバイスをもらえて、少しずつ改善してきています。
東京の不眠症外来に関するアンケート調査
SURVEY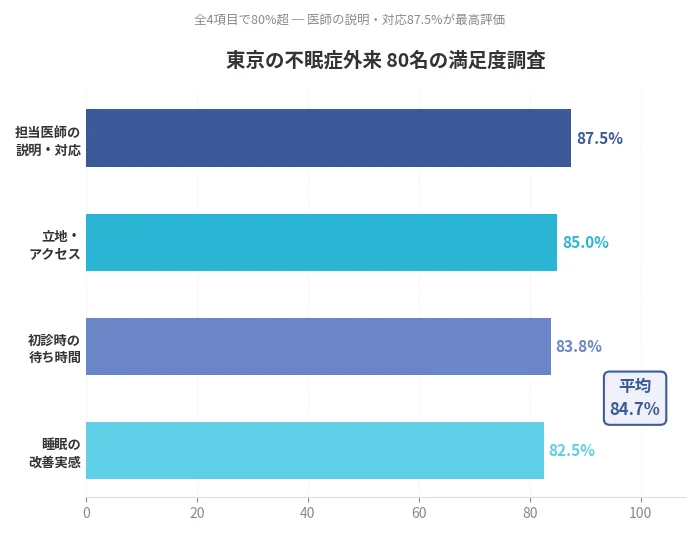
東京都内で不眠症外来を受診した経験のある方を対象に、クリニックの満足度に関するアンケート調査を実施しました。
有効回答数は80名です。
調査対象クリニックは、新宿ストレスクリニック・品川メンタルクリニック・上野メンタルクリニック・渋谷駅前メンタルクリニック・池袋サンシャイン通りメンタルクリニック・秋葉原メンタルクリニック・新橋心療内科・吉祥寺メンタルクリニック・銀座ストレスクリニック・東京ビジネスクリニックなど、都内主要エリアの不眠症外来を提供するクリニックです。
| 回答選択肢 | 回答数 | 割合 |
|---|---|---|
| 満足 | 36名 | 45.0% |
| やや満足 | 31名 | 38.8% |
| どちらでもない | 9名 | 11.3% |
| やや不満 | 3名 | 3.8% |
| 不満 | 1名 | 1.3% |
| 満足・やや満足の合計 | 67名 | 83.8% |
| 回答選択肢 | 回答数 | 割合 |
|---|---|---|
| 満足 | 43名 | 53.8% |
| やや満足 | 27名 | 33.8% |
| どちらでもない | 6名 | 7.5% |
| やや不満 | 3名 | 3.8% |
| 不満 | 1名 | 1.3% |
| 満足・やや満足の合計 | 70名 | 87.5% |
| 回答選択肢 | 回答数 | 割合 |
|---|---|---|
| 大きく改善した | 22名 | 27.5% |
| やや改善した | 44名 | 55.0% |
| 変化はなかった | 10名 | 12.5% |
| やや悪化した | 3名 | 3.8% |
| 悪化した | 1名 | 1.3% |
| 改善実感の合計 | 66名 | 82.5% |
| 回答選択肢 | 回答数 | 割合 |
|---|---|---|
| 満足 | 38名 | 47.5% |
| やや満足 | 30名 | 37.5% |
| どちらでもない | 8名 | 10.0% |
| やや不満 | 3名 | 3.8% |
| 不満 | 1名 | 1.3% |
| 満足・やや満足の合計 | 68名 | 85.0% |
東京で不眠症外来を選ぶ5つのポイント
HOW TO CHOOSE不眠症外来は、東京都内だけでも数十院が存在します。どのクリニックも同じように見えて、診療科目・治療方針・費用・アクセスなどに大きな違いがあります。
以下の5つのポイントを押さえておくと、自分に合ったクリニックを選びやすくなるでしょう。
不眠症の治療は、主に心療内科・精神科・睡眠専門外来の3つの診療科で受けられます。それぞれ対応できる症状の範囲や治療アプローチが異なるため、自分の状態に合った診療科を選ぶことが回復への第一歩になります。
ストレスや不安感が強く、気分の落ち込みを伴う不眠には心療内科が向いています。うつ病・双極性障害など精神疾患が疑われる場合は精神科が適切です。睡眠障害に特化した検査や治療(睡眠ポリグラフ検査など)を希望する場合は睡眠専門外来を選ぶとよいでしょう。
以下の表で3つの診療科の特徴を比較します。
| 診療科 | 主な対象 | 治療の特徴 | 検査の充実度 |
|---|---|---|---|
| 心療内科 | ストレス・不安・軽度の不眠 | カウンセリング中心+薬物療法 | 標準的 |
| 精神科 | 精神疾患に伴う不眠 | 薬物療法中心 | 標準的 |
| 睡眠専門外来 | 睡眠障害全般・重症不眠 | 睡眠検査+CBT-I+薬物療法 | 充実 |
初めて受診する場合は、まず心療内科か睡眠専門外来への相談がおすすめです。受診後に専門的な検査が必要と判断された場合は、医師が適切な医療機関を紹介してくれます。
不眠症の治療費は、保険適用かどうかによって大きく変わります。保険診療と自由診療では負担額に3〜10倍以上の差が生じるケースもあるため、受診前に確認しておくことが重要です。
不眠症は医師による診断がつけば健康保険が適用されます。3割負担の場合、初診は約1,500円〜3,000円、再診は約500円〜1,500円が目安です。睡眠薬や抗不安薬が処方される場合は、薬局での調剤費が別途1,000円〜2,500円程度かかります。
以下の表で費用の目安を比較します。
| 受診の種類 | 保険適用(3割負担) | 自由診療(全額自己負担) |
|---|---|---|
| 初診料 | 約1,500円〜3,000円 | 約5,000円〜15,000円 |
| 再診料 | 約500円〜1,500円 | 約3,000円〜8,000円 |
| 薬(1回分) | 約1,000円〜2,500円 | 約3,000円〜10,000円以上 |
| 睡眠ポリグラフ検査 | 約5,000円〜10,000円 | 約30,000円〜50,000円 |
認知行動療法(CBT-I)の一部は保険適用外となるケースもあるため、初診時に治療方針と費用の見通しを医師に確認しておくと安心できます。
不眠症の治療法は大きく2種類に分けられます。薬物療法と、薬を使わない非薬物療法です。どちらが自分に向いているかを事前に整理しておくと、クリニック選びで後悔しにくくなります。
薬物療法は即効性がある反面、長期服用による依存や翌日への影響(持ち越し効果)が懸念されることがあります。非薬物療法の代表である不眠症に対する認知行動療法(CBT-I)は、厚生労働省が標準的治療として推奨しており、再発予防の効果も期待できます。
以下の表で薬物療法と非薬物療法の特徴を比較します。
| 比較項目 | 薬物療法 | 非薬物療法(CBT-I) |
|---|---|---|
| 効果発現 | 速い(数日〜1週間) | やや遅い(4〜8週間) |
| 副作用リスク | あり(眠気・依存など) | ほぼなし |
| 再発予防効果 | 低い | 高い |
| 費用(目安) | 低〜中 | 中〜高(一部保険外) |
| 提供クリニックの数 | 多い | 少ない |
薬をできるだけ使いたくない方や、根本的な改善を目指したい方は、CBT-Iに対応しているクリニックを優先的に探すとよいでしょう。
不眠症の治療は1回で終わるものではなく、数週間〜数ヶ月にわたる継続通院が必要です。そのため、受診のしやすさは治療を続けられるかどうかに直結します。
確認しておきたい項目は以下のとおりです。
- Web予約・アプリ予約に対応しているか
- 診療時間が平日夜間や土曜日にも対応しているか
- 最寄り駅から徒歩10分以内かどうか
- 初診の予約が2週間以内に取れるか
- オンライン診療(再診)に対応しているか
特にオンライン診療への対応は、雨の日や体調が優れない日でも通院を継続しやすくなるため重要なポイントです。厚生労働省の「オンライン診療の適切な実施に関する指針」(2023年改訂版)に基づき、初診はオンライン不可のクリニックでも再診からオンライン対応を行っているところが増えています。
不眠症の背景には、職場のストレス・人間関係・家庭環境など複雑な要因が絡んでいることが少なくありません。医師との信頼関係が治療効果に大きく影響するため、初診時の対応を注意深く確認することが大切です。
医師との相性を見極める際に意識したいチェックポイントを以下に示します。
- 症状の原因について時間をかけて話を聞いてくれるか
- 治療方針や薬の選択理由をわかりやすく説明してくれるか
- 複数の治療選択肢を提示してくれるか
- 生活習慣の改善についても具体的なアドバイスがあるか
- 疑問や不安を質問しやすい雰囲気があるか
初診で違和感を覚えた場合は、遠慮なくセカンドオピニオンを活用することも選択肢の1つです。不眠症の治療は長期にわたることが多いため、安心して通い続けられるかどうかを最優先に判断してください。
不眠症の基礎知識
不眠症は、単なる「寝不足」や「疲れ」とは異なる医学的な疾患です。
適切な治療を受けることで多くのケースで改善が見込めますが、正しい知識がなければ症状を悪化させてしまうこともあります。
ここでは不眠症の定義・原因・診断・治療まで、知っておくべき基礎知識を網羅的に解説します。
不眠症とは何か
不眠症とは、夜間に十分な睡眠をとる機会と環境が整っているにもかかわらず、眠れない・眠りが浅い・早く目が覚めるといった睡眠の問題が続き、日中の生活に支障をきたす状態のことです。
アメリカ精神医学会が定めるDSM-5(精神疾患の診断・統計マニュアル第5版)では、睡眠の問題が週3日以上あり、かつ3ヶ月以上継続している場合を慢性不眠症と定義しています。
重要なのは、睡眠時間の長さだけで判断するのではなく、日中の機能障害(疲労感・集中力低下・気分の落ち込みなど)が伴っているかどうかを合わせて評価する点です。
7時間眠れていても日中に強い眠気や倦怠感がある場合は、睡眠の質に問題がある可能性があります。
厚生労働省の調査によると、日本人の約5人に1人が何らかの不眠症状を抱えていると報告されています。
また、成人の約10〜15%が慢性不眠症の診断基準を満たすとされており、現代社会における非常にポピュラーな疾患といえます。
不眠症は放置すると、うつ病・糖尿病・心疾患・高血圧などの発症リスクを高めることが複数の研究で示されています。
社会的コストとしても、不眠による労働生産性の低下や医療費の増加が課題となっており、早期に適切な治療を受けることが重要です。
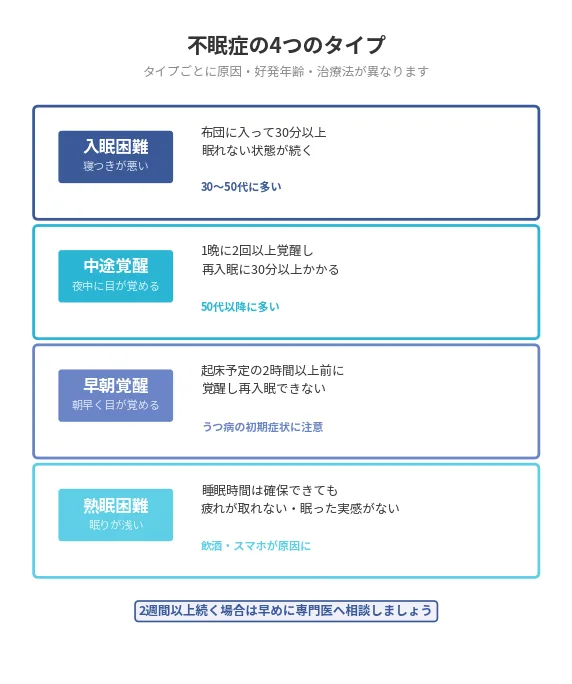
不眠症の種類と症状
入眠困難とは、布団に入ってから眠りにつくまでに30分以上かかる状態が続くことを指します。
精神的なストレスや不安感が強い方に多く見られ、横になるほど頭が冴えてしまうという特徴があります。
不眠症の中で最も多いタイプとされており、特に若い世代や働き盛りの30〜50代に多く報告されています。
中途覚醒は、睡眠の途中で目が覚め、その後なかなか眠れなくなる状態です。
1晩に2回以上目が覚める、または目が覚めてから30分以上眠れないケースが中途覚醒に該当します。
加齢とともに増加しやすく、50代以降の中高年に多いタイプです。
睡眠時無呼吸症候群や足のむずむず感(レストレスレッグス症候群)が原因となっている場合もあるため、専門医による鑑別診断が重要です。
早朝覚醒とは、本来の起床時間より2時間以上早く目が覚めてしまい、その後眠れなくなる状態です。
うつ病の初期症状として現れやすいため、気分の落ち込みや意欲低下を伴う場合は精神科・心療内科への早めの受診が推奨されます。
高齢者では概日リズム(体内時計)の前進による早朝覚醒も多く見られます。
熟眠困難とは、睡眠時間は確保できているにもかかわらず、眠りが浅くて疲れが取れない・ぐっすり眠れた実感がないという状態です。
深睡眠(ノンレム睡眠の第3・4段階)が十分に得られないために起こります。
飲酒習慣・スマートフォンの使用・騒音などの環境要因が深睡眠を妨げるケースが多く報告されています。
不眠症の原因
不眠症の最も多い原因は、精神的なストレスや不安です。
仕事のプレッシャー・人間関係の悩み・将来への不安などが続くと、自律神経の交感神経が過緊張状態となり、眠りにつきにくい体内環境をつくってしまいます。
また、眠れないことへの不安感が強まるほど、入眠がさらに困難になる悪循環(過覚醒)に陥りやすくなります。
この悪循環は不眠症の慢性化に大きく関わっており、認知行動療法(CBT-I)が特に効果的とされるメカニズムでもあります。
身体疾患が不眠の原因となることも少なくありません。
慢性疼痛(腰痛・関節痛など)・頻尿・アトピー性皮膚炎によるかゆみ・更年期障害によるホットフラッシュなどは、夜間の睡眠を直接妨げます。
また、甲状腺機能亢進症・心不全・逆流性食道炎なども不眠と深く関連する疾患です。
身体疾患が疑われる場合は、不眠症の治療と並行して原疾患の治療が必要になります。
睡眠環境も不眠の重要な原因です。
寝室の温度・湿度・明るさ・騒音レベルが適切でないと、入眠の妨げになります。
人間が最も深く眠れる室温は16〜19℃とされており(睡眠健康推進機構)、高温多湿の夏季には特に注意が必要です。
また、夜間の光環境も重要で、スマートフォンやパソコンのブルーライトが脳のメラトニン分泌を抑制し、眠気を妨げることが研究で示されています。
不規則な生活リズム・昼寝のしすぎ・運動不足・就寝前の激しい運動なども不眠の原因になります。
休日に平日と2時間以上異なる時間に起床する習慣(ソーシャルジェットラグ)は、体内時計を乱して慢性的な睡眠障害を引き起こすことがあります。
また、就寝前に食事を摂る習慣も消化活動が睡眠を妨げるため、就寝の2〜3時間前には食事を終えることが推奨されます。
カフェイン・アルコール・ニコチンはいずれも睡眠に悪影響を与えます。
カフェインの半減期は約5〜6時間とされており、午後2時以降のコーヒー摂取は入眠を遅らせる可能性があります。
アルコールは入眠を助けるように感じられますが、実際には睡眠後半のレム睡眠を減少させ、夜中の目覚めを増やします。
また、降圧薬・ステロイド薬・一部の抗がん剤なども不眠の副作用を持つ薬剤として知られています。
不眠症の診断の流れ
不眠症の診断は、主に問診によって行われます。
医師は睡眠日誌の記録・ピッツバーグ睡眠質問票(PSQI)・アテネ不眠尺度(AIS)などの標準化された評価ツールを用いて症状を客観的に評価します。
問診では、不眠の始まった時期・睡眠パターン・日中の活動への影響・既往歴・服用中の薬・飲酒・喫煙習慣などが確認されます。
問診だけでは判断が難しい場合や、睡眠時無呼吸症候群・周期性四肢運動障害が疑われる場合は、睡眠ポリグラフ検査(PSG)が行われます。
睡眠ポリグラフ検査は、脳波・眼球運動・筋電図・呼吸・血中酸素濃度などを同時に計測する検査で、睡眠の構造と質を詳細に評価できます。
自宅で装着できる簡易型の検査機器(携帯型睡眠モニター)を使用するクリニックも増えており、入院なしで検査できるケースもあります。
不眠症の重症度は、不眠重症度指数(ISI:Insomnia Severity Index)という7項目の質問票で評価されることが多いです。
合計スコアが7点以下は正常範囲、8〜14点は閾値下不眠、15〜21点は中等度の不眠症、22〜28点は重度の不眠症と分類されます。
重症度に応じて治療の方針が変わるため、初診時に問診票を記入するクリニックではこのスコアが参考にされます。
不眠症の治療法
不眠症に対する認知行動療法(CBT-I:Cognitive Behavioral Therapy for Insomnia)は、厚生労働省および米国内科学会(ACP)が第一選択治療として推奨する非薬物療法です。
薬を使わずに睡眠に対する誤った認知パターンと行動を修正することで、不眠の根本的な改善を目指します。
複数の大規模研究で、CBT-Iは睡眠薬と同等かそれ以上の効果を持ち、治療終了後も効果が持続することが実証されています。
CBT-Iは通常、週1回の頻度で4〜8週間にわたって行われます。
主な技法として、睡眠制限療法・刺激制御療法・リラクゼーション技法・認知再構成の4つがあります。
睡眠制限療法は、実際の睡眠時間に合わせて就床時間を短縮し、睡眠効率を高める方法です。
刺激制御療法は、ベッドを睡眠以外の目的に使わないことで、ベッド=眠れる場所という条件付けを再構築する方法です。
薬物療法は症状が重い場合や、CBT-Iだけでは効果が不十分な場合に補助的に使用されます。
現在日本で使用される睡眠薬は大きく4種類に分類されます。
ベンゾジアゼピン系薬は古くから使われている睡眠薬で、即効性が高い反面、依存形成・翌日への持ち越し効果・筋弛緩作用による転倒リスクが懸念されます。
高齢者への長期投与は特に注意が必要です。
非ベンゾジアゼピン系薬(ゾルピデム・エスゾピクロンなど)はベンゾジアゼピン系より筋弛緩作用が弱く、近年まで広く使用されてきましたが、依存リスクは依然として存在します。
オレキシン受容体拮抗薬(スボレキサント・レンボレキサント)は比較的新しいタイプの睡眠薬で、覚醒を促す神経伝達物質オレキシンの働きを抑えることで自然な眠りを誘導します。
依存性が低く、翌日への持ち越し効果も少ないため、近年処方が増加しています。
メラトニン受容体作動薬(ラメルテオン)は体内時計に作用するタイプで、依存性がなく高齢者にも使いやすい薬ですが、即効性は低く入眠困難への効果は限定的です。
以下の表で主要な睡眠薬の種類を比較します。
| 薬の種類 | 主な薬剤名 | 主な効果 | 依存リスク | 翌日への持ち越し |
|---|---|---|---|---|
| ベンゾジアゼピン系 | ニトラゼパム・トリアゾラムなど | 入眠・中途覚醒改善 | 高い | あり(長時間型で顕著) |
| 非ベンゾジアゼピン系 | ゾルピデム・エスゾピクロン | 主に入眠改善 | 中程度 | 少ない |
| オレキシン受容体拮抗薬 | スボレキサント・レンボレキサント | 入眠・中途覚醒改善 | 低い | 少ない |
| メラトニン受容体作動薬 | ラメルテオン | 入眠改善(主に体内時計調整) | ほぼなし | ほぼなし |
睡眠衛生指導とは、日常生活の中で睡眠を妨げる習慣を修正し、より良い睡眠環境をつくるための指導です。
単独での効果は限定的ですが、薬物療法やCBT-Iと組み合わせることで相乗効果が期待できます。
指導の主な内容は、規則正しい起床時間の固定・昼寝は15時前・20分以内に限定・就寝1〜2時間前の入浴(38〜40℃のぬるめのお湯)・寝室の暗さと静粛性の確保・就寝90分前からのスマートフォン・パソコンの使用制限などです。
特に毎日同じ時刻に起床することは体内時計を整える最も効果的な方法とされており、睡眠専門家が最優先に推奨する行動習慣のひとつです。
不眠症と関連する疾患・障害
不眠症とうつ病は双方向の関係にあります。
不眠症患者がうつ病を発症するリスクは、健常者の約2倍とする研究報告があります。
また、うつ病患者の約80〜90%が何らかの睡眠障害を訴えており、不眠がうつの先行症状として現れるケースが多く見られます。
そのため、不眠症治療においては気分障害のスクリーニングも重要です。
不安障害(全般性不安障害・パニック障害など)も不眠の主要な併存疾患であり、不安と不眠が互いを悪化させる悪循環が生じやすくなります。
睡眠時無呼吸症候群(SAS)は、睡眠中に気道が閉塞して呼吸が止まる疾患で、中途覚醒・熟眠困難の原因となります。
不眠症とSASは症状が重複するため、自己判断での区別は難しいです。
肥満・いびき・起床時の頭痛・日中の強い眠気を伴う場合はSASの可能性が高く、睡眠ポリグラフ検査による鑑別診断が必要です。
SASに睡眠薬を投与すると呼吸抑制が悪化するリスクがあるため、正確な診断なしに薬物療法を開始しないことが重要です。
概日リズム睡眠障害は、体内時計と社会的な生活時間帯のズレによって生じる睡眠障害です。
夜型生活が固定化して朝になっても眠れない睡眠相後退症候群や、高齢者に多い睡眠相前進症候群が代表例です。
夜勤・交代勤務による交代勤務睡眠障害や、時差ぼけも概日リズム障害の一種です。
治療には高照度光療法・メラトニン受容体作動薬・時間療法などが使用されます。
子ども・高齢者の不眠症の特徴
加齢に伴い、睡眠の質は自然に変化します。
深睡眠の割合が減少し、中途覚醒が増え、総睡眠時間が短くなるのは生理的な変化です。
ただし、日中の機能に影響が出る場合は治療対象となります。
高齢者では多剤服用(ポリファーマシー)による薬物性不眠も多く、服用薬の見直しが有効なケースがあります。
ベンゾジアゼピン系薬は高齢者の転倒・骨折・認知機能低下リスクを高めるため、処方に際して特に慎重な判断が求められます。
子どもの不眠は保護者が気づきにくく、見過ごされることが多い問題です。
睡眠不足が続くと、学業成績の低下・注意欠陥多動症(ADHD)類似症状・肥満リスクの上昇などが起こることが研究で示されています。
青年期に多い睡眠相後退(夜型化)は、スマートフォンの使用制限・朝の光療法・一定の起床時間の維持が有効です。
子どもへの睡眠薬投与は慎重に行われる必要があり、まず生活習慣の改善と行動療法が優先されます。
不眠症の受診タイミングと受診先の選び方
不眠症状が2〜4週間以上続き、日中の集中力低下・強い疲労感・気分の落ち込みなどが現れている場合は、早めに医療機関を受診することをおすすめします。
市販の睡眠改善薬(ジフェンヒドラミン配合薬)は一時的な対処法であり、慢性的な不眠症には効果が乏しく、耐性が生じる可能性もあります。
受診先は心療内科・精神科・睡眠専門外来のいずれかが基本です。
かかりつけの内科医に相談することも選択肢のひとつで、必要に応じて専門医への紹介状を作成してもらえます。
東京都内では睡眠専門外来を標榜するクリニックも増えており、予約制・オンライン対応のクリニックも充実しています。
東京で不眠症外来を受診するまでの流れ
東京都内には不眠症外来を提供するクリニックが新宿・渋谷・池袋・銀座・東京駅周辺など主要ターミナル駅に集中しており、通勤・通学のついでに受診しやすい環境が整っています。
初めて不眠症外来を受診する方も、以下のステップに沿って準備を進めることで、スムーズに治療をスタートできます。
受診前にまず、自分の不眠症状を記録しておきましょう。
「寝つきが悪い(入眠困難)」「夜中に何度も目が覚める(中途覚醒)」「朝早く目が覚めて眠れない(早朝覚醒)」「眠れているはずなのに疲れが取れない(熟眠困難)」など、不眠のタイプは人によって異なります。
症状が始まった時期・頻度・日中への影響(集中力低下・気分の落ち込みなど)をメモしておくと、初診時の問診がスムーズになります。2週間以上続く不眠、または日常生活に支障が出ている場合は受診の目安です。
東京で働くビジネスパーソンの場合、仕事のストレス・夜型勤務・深夜残業など、都市型生活特有の要因が不眠の引き金になっているケースが多く見られます。
「忙しいから仕方ない」と我慢せず、早めに専門医に相談することが回復の近道です。
東京都内のクリニックを選ぶ際は、職場や自宅からのアクセス・診療時間・専門性の3点を優先しましょう。
職場が新宿・渋谷・銀座・東京駅周辺にある方は、仕事帰りに立ち寄れるクリニックが多く、平日夜間(20時まで)や土日診療に対応しているクリニックも充実しています。中野・池袋・中央線沿線に住んでいる方は、通勤途中に徒歩圏内のクリニックへ通いやすい環境です。
睡眠障害全般・認知行動療法(CBT-I)を重視する場合は日本睡眠学会専門医が在籍するクリニックを、メンタル面の不安やうつが伴う場合は心療内科・精神科併設のクリニックを選ぶとよいでしょう。いびきや睡眠時無呼吸症候群が疑われる場合は、耳鼻咽喉科的アプローチも持つ睡眠専門外来が適しています。
東京都内のほとんどのクリニックは完全予約制で、24時間対応のWeb予約・LINE予約を採用しているところが多いです。
通勤電車の中や昼休みにスマートフォンから気軽に予約できます。当日予約に対応しているクリニックも増えており、「今日受診したい」という急な相談にも対応できます。
初診予約の際は「睡眠の問題で受診したい」と明記しておくと、問診票や準備の案内を事前にもらいやすくなります。クリニックによっては電子問診票を予約時に入力できるため、診察室での時間を有効に使えます。
初診当日に持参するものは以下のとおりです。
健康保険証(またはマイナンバーカード)・お薬手帳(服用中の薬がある場合)・他院の紹介状(ある場合)・睡眠の記録メモ(症状・睡眠時間・生活習慣など)を準備しておくと診察がスムーズに進みます。
睡眠日誌(就寝時刻・起床時刻・目が覚めた回数・日中の眠気の程度を1〜2週間記録したもの)があると、医師がより正確に状態を評価できます。スマートフォンの睡眠アプリを活用して記録しておくのも有効です。
東京都内のクリニックは自立支援医療(精神通院医療)の指定を受けているところが多く、継続通院が必要になった場合は自己負担が1割に軽減されます。初診時に「継続通院になりそうか」を確認しておくと、費用の計画が立てやすくなります。
受付後、問診票(電子または紙)に症状・生活習慣・既往歴・服用中の薬などを記入します。
診察室では医師が15〜30分かけて丁寧に話を聞きながら、不眠の原因・タイプ・重症度を評価します。アテネ不眠尺度(AIS)やピッツバーグ睡眠質問票(PSQI)などの標準的な問診票が使われることもあります。
必要に応じて血液検査(甲状腺ホルモン・フェリチンなど不眠に関わる栄養素・ホルモンの確認)が行われます。初診時の費用は保険診療(3割負担)で2,500円〜3,000円程度、薬が処方される場合は薬局での調剤費が別途1,000円〜2,500円程度かかります。
診察の結果に応じて、睡眠衛生指導・薬物療法・認知行動療法(CBT-I)などの治療が提案されます。
東京都内のクリニックでは、オンライン再診に対応しているところが増えており、2回目以降は自宅や職場からスマートフォンで診察を受け、薬を自宅配送してもらえるサービスも活用できます。
再診の間隔は症状の状態によって異なりますが、一般的に2〜4週間ごとが目安です。状態が安定してきたら間隔を延ばし、6割以上のクリニックで2〜3か月後には薬の減量・調整が始まります。
不眠症の回復は個人差がありますが、適切な治療を継続することで多くの方が改善を実感しています。
東京では通勤路に沿ったクリニック選びができるため、継続通院のハードルが低い点が強みです。
症状が落ち着いてきたら「薬なしで眠れる状態」を目指した減薬・卒薬の計画を医師と相談しながら進めていきます。再発防止には睡眠習慣の維持と、症状が再燃したら早めに相談するという姿勢が重要です。
不眠症外来に関するよくある質問
市販の睡眠改善薬に含まれるジフェンヒドラミンは、抗ヒスタミン作用による眠気を利用した成分で、一時的な入眠補助には使えます。ただし、連用すると効果が薄れる耐性が生じやすく、添付文書でも連続使用は2日間までとされています。慢性的な不眠症(2週間以上続く症状)には効果が乏しく、根本的な治療にはなりません。市販薬を2〜3日以上使っても改善しない場合は、医療機関を受診して原因を特定したうえで適切な治療を受けることをおすすめします。
不眠症による日常生活・仕事への影響が大きい場合、医師の判断で休職を勧めることがあります。診断書については、受診しているクリニックに申請すれば発行してもらえます。診断書の発行費用は保険適用外で、1通あたり3,000円〜5,000円程度が相場です。休職の必要性を医師に相談する際は、日常業務への支障度・睡眠の質の変化・現在の症状を具体的に伝えると、医師も適切な判断をしやすくなります。傷病手当金の受給には医師の意見書が必要になるため、申請書の書式を事前に準備しておくとスムーズです。
不眠症の改善にかかる期間は、症状の重さや原因によって異なりますが、薬物療法では早ければ数日〜1週間で入眠しやすくなる場合があります。認知行動療法(CBT-I)では4〜8週間の継続的な取り組みで多くの方が改善を実感しています。慢性化した不眠症(3ヶ月以上続く場合)は数ヶ月単位での治療が必要になることもありますが、適切な治療を続ければ症状が落ち着くケースが多く報告されています。焦らず医師と二人三脚で治療を進めることが回復の近道です。
医療機関での受診内容が会社に知らされることは原則としてありません。医師には守秘義務があり、患者本人の同意なく病名や治療内容を第三者(雇用主を含む)に開示することは法律で禁止されています。健康保険を使って受診した場合、保険組合に診療報酬明細(レセプト)が提出されますが、会社の担当者が個人の医療情報を閲覧できる仕組みは基本的にありません。会社への報告が不要かつ治療に集中したい方は、その旨を初診時に医師に伝えておくと安心です。
不眠症は適切な治療を受ければ完治できる疾患です。急性不眠症(1ヶ月以内)の多くはストレスの原因が解消されれば自然に改善します。慢性不眠症でも、CBT-Iを中心とした治療を続けることで約70〜80%の患者が長期的な改善を達成できるというデータがあります。ただし、ストレスの多い生活環境や不眠に関する誤った思い込みが改善されなければ再発しやすい面もあります。治療終了後も睡眠衛生の習慣を維持し、再び眠れなくなった場合は早めに医師に相談することが再発予防の基本です。一生付き合い続けなければならない病気ではありませんので、ひとりで抱え込まずに専門家の力を借りてみてください。
不眠症外来を受診する際は、心療内科・精神科・睡眠専門外来の3つが主な選択肢です。ストレスや不安感が強い場合は心療内科、うつ病など精神疾患が疑われる場合は精神科、いびきや日中の強い眠気を伴う場合は睡眠専門外来が適しています。迷った場合はまず心療内科に相談するのがよいでしょう。初診時に医師が症状を評価したうえで、必要があれば適切な診療科や医療機関を紹介してもらえます。
寝酒は不眠症に対してむしろ逆効果です。アルコールは入眠を早める作用がある反面、睡眠後半のレム睡眠を減少させ、深夜〜早朝の中途覚醒を増やします。また、アルコールの利尿作用によって夜中にトイレで目が覚めやすくなります。習慣的な飲酒が続くと耐性が生じ、同じ効果を得るために飲酒量が増えていくアルコール依存のリスクもあります。不眠症の治療中は就寝前の飲酒を控えるよう、ほぼすべての睡眠専門医が推奨しています。
東京都内の不眠症外来の多くは予約制を採用しており、予約なしの当日受診は受け付けていないクリニックが大半です。特に心療内科・精神科は予約が取りにくく、初診の予約に2〜4週間待ちになるクリニックも珍しくありません。できるだけ早く受診するためには、複数のクリニックに同時に問い合わせるか、オンライン予約システムの空き枠を定期的に確認することが有効です。緊急性が高い場合は、内科のかかりつけ医に相談してから紹介状を作成してもらうと、初診予約が取りやすくなるケースがあります。
更年期に伴う不眠は、不眠症の診断基準を満たすケースが多く、治療対象となります。エストロゲンの低下によるホットフラッシュ(のぼせ・発汗)や夜間の発汗が睡眠を妨げることが主な原因です。40〜50代の女性の約60%が更年期に何らかの睡眠障害を経験するという報告もあります。治療には、睡眠薬に加えてホルモン補充療法(HRT)や漢方薬(加味逍遙散・桂枝茯苓丸など)が有効なケースもあります。婦人科と心療内科・睡眠専門外来を連携して受診することで、より包括的なアプローチが可能です。
保険適用(3割負担)の場合、初診料の目安は約1,500円〜3,000円です。同日に睡眠薬や抗不安薬が処方される場合は、薬局での調剤費が別途1,000円〜2,500円程度かかります。合計すると初回の受診費用は2,500円〜5,500円が一般的な目安です。自由診療のクリニックでは初診だけで10,000円〜20,000円以上になるケースもあるため、受診前に保険適用の可否を確認しておくことをおすすめします。
子どもの不眠症にも専門的な治療が必要なケースがあります。受診先は小児科・児童精神科・睡眠専門外来が主な選択肢です。子どもの不眠は学業成績の低下・注意力の散漫・情緒不安定などとして現れやすく、ADHD(注意欠陥多動症)と症状が似ているため見過ごされることもあります。成人と同様に睡眠習慣の見直しや生活環境の改善が基本ですが、原因が学校でのストレス・発達障害・スマートフォンの過剰使用などと関連している場合は、専門家と連携した対応が必要です。子ども専門の外来があるクリニックを選ぶとよいでしょう。
睡眠薬の種類によって依存リスクは大きく異なります。ベンゾジアゼピン系・非ベンゾジアゼピン系は長期服用による依存形成リスクがあります。近年処方が増えているオレキシン受容体拮抗薬(スボレキサント・レンボレキサントなど)やメラトニン受容体作動薬(ラメルテオン)は依存性が低く、長期使用でも安全性が高いとされています。医師の指示どおりに服用し、自己判断での急な中断は控えることが大切です。減薬の際は医師と相談しながら少しずつ用量を下げる漸減法が推奨されています。
薬を使わない治療法として最も効果が高いのは、認知行動療法(CBT-I)です。米国内科学会(ACP)をはじめ複数の医療機関が不眠症の第一選択治療として推奨しています。CBT-Iは睡眠制限療法・刺激制御療法・リラクゼーション・認知再構成の4技法を組み合わせた治療で、4〜8週間の継続で多くの方が薬なしでの改善を実感しています。日本ではCBT-Iを提供できる専門家がまだ少ない状況ですが、東京都内では対応クリニックが徐々に増えており、オンラインCBT-Iプログラムを提供する機関も登場しています。
再診であれば、多くのクリニックでオンライン診療が利用できます。厚生労働省の指針では、初診はオンライン診療の対象外となる疾患もありますが、再診からの継続処方・経過観察についてはオンラインで対応できるクリニックが増えています。スマートフォン1台で受診・処方・薬の配送まで完結できるサービスもあるため、通院が難しい方や忙しいビジネスパーソンにとっても利用しやすい環境が整ってきています。初診時に再診でのオンライン対応が可能かどうかを確認しておくとよいでしょう。
不眠症の悪化を招きやすい行動として特に注意が必要なのは次の5点です。就寝前のスマートフォン・パソコン使用(ブルーライトがメラトニン分泌を抑制する)、眠れないからといって長時間ベッドに横になり続けること(ベッドと覚醒の条件付けが強化される)、睡眠が取れなかった翌日に昼寝を2時間以上すること(夜間の睡眠圧が下がる)、週末に平日より2時間以上遅く起床すること(ソーシャルジェットラグを引き起こす)、自己判断で睡眠薬を急に中断すること(反跳性不眠が生じる)です。これらの習慣を避け、生活リズムを一定に保つことが症状の改善につながります。



睡眠専門医が在籍し不眠症に特化した診療を受けたい方には青山・表参道睡眠ストレスクリニックや睡眠プライマリケアクリニック池袋院、渋谷駅前メンタルクリニックが特に適しています。
夜間・土日診療を重視する場合は新宿ペリカンこころクリニックや渋谷駅前メンタルクリニック、眠りと咳のクリニック虎ノ門が通いやすい選択肢です。
薬に頼らない治療を希望する場合は認知行動療法(CBT-I)に対応しているクリニックを優先して選ぶとよいでしょう。